外傷(ケガ)
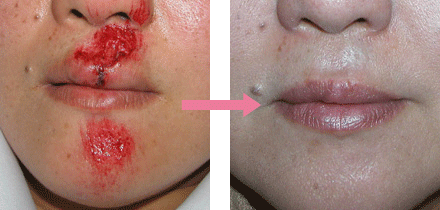
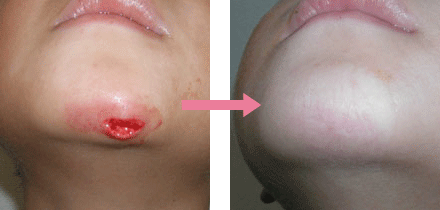
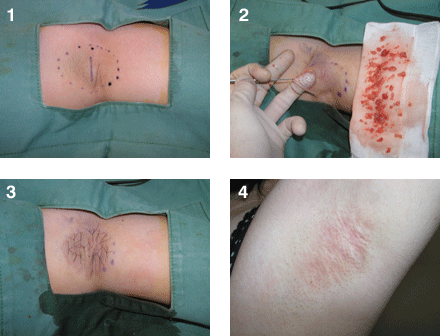
創をきれいに治すためには、初期治療がとても大切です。初期治療によって治るまでの期間やキズアトの残り方に差が出てきます。ケガをした場合は、速やかにお近くの形成外科受診をおすすめします。
外傷の種類には、切創(切り傷)、擦過傷(すり傷)、裂挫創(皮膚が裂けた傷)、刺創(刺し傷)、咬傷(咬み傷)があります。創傷の種類、時期、深さ、範囲、部位などにより、軟膏治療などの保存的治療や縫合など外科的治療を組み合わせて治療を行います。
切創
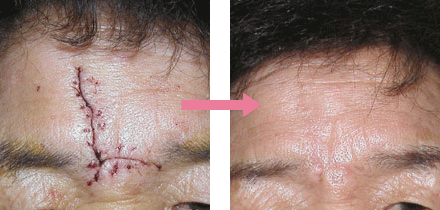
鋭利なもので切れたいわゆる切り傷です。浅く清潔な切創の場合、テープ固定や軟膏できれいに治ることが多いです。真皮や脂肪層に達する深さの切創では、受傷後早期で創部に汚染がない場合は縫合することで1~2週間で治癒します。小児の顔面などでは、局所麻酔が難しい場合もあり、縫合ではなくテープ固定や軟膏治療を行うことがあります。治癒後はキズアトが目立たないように軟膏やテープなどでアフターケアを行います。手指切創で神経や腱などの重要な器官の損傷がある場合は整形外科など専門施設での治療が必要です。
擦過傷
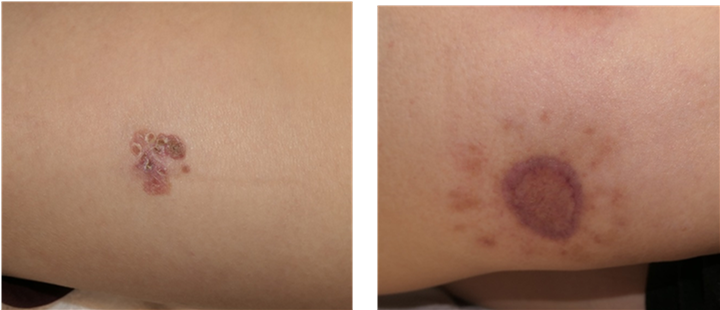
転倒などにより皮膚が擦りむけた状態です。皮膚の損傷自体は浅いので、軟膏治療などにより比較的早期に治癒します。アスファルトや細かい砂利など、異物が残ると外傷性刺青となるため、しっかり除去する必要があります。切創と同様にアフターケアを行いますが、外傷性刺青となった場合にはレーザー治療を検討します。
裂挫創
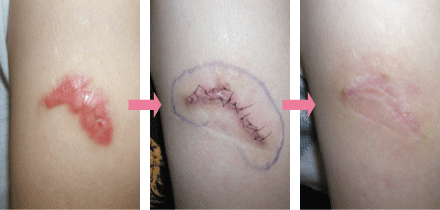
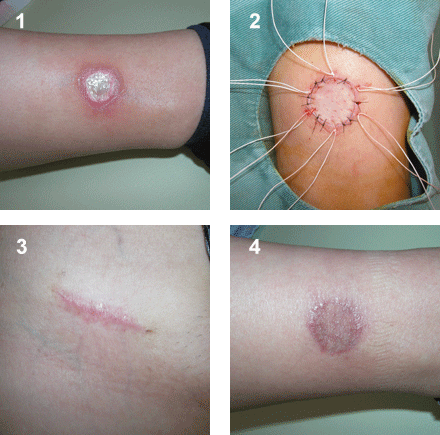
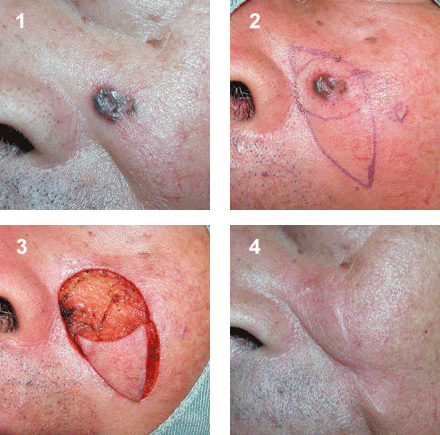
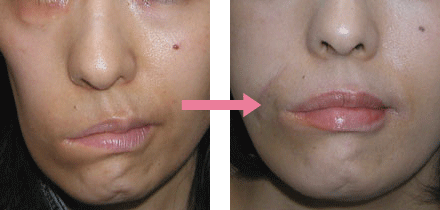
鈍的外傷により生じた皮膚の損傷で、傷口周囲の組織も挫滅していることが多いです。創部の挫滅や汚染がある場合は、創部を十分に洗浄し、挫滅した組織を一部切除して縫合する場合もあります。切創や擦過傷よりもキズアトが目立つことがありますので、同様にしっかりとアフターケアを行います。キズアトが目立つ場合には修正手術を検討します。
刺創
先端の尖ったものが刺さって生じる創です。外来診療でよくあるものは、鉛筆の芯、釣り針、ミシン針、木の枝、釘などがあります。傷口は小さいですが、キズが深いことが特徴です。先端が折れて皮下に異物が残ることがあり、レントゲン、CTなどで異物を確認しますが、小さいものでは見つからないこともあります。皮下に異物がなければ、通常は軟膏治療を行います。感染があれば傷口を大きく切開することもあります。皮下異物があれば傷口を切開して摘出しますが、木材などでは完全に摘出できないこともあり、縫合閉鎖せず開放したまま軟膏治療を行います。
咬傷
ヒトや動物に咬まれたことによる創傷です。口腔内細菌などにより感染するリスクが高いため、十分な洗浄や抗生剤の投与などを行います。歯牙が深く刺さることもあり、感染が疑われる場合には創部を切開し深部まで十分に拡大して処置を行います。皮下膿瘍形成となる場合があるため、創部は縫合せず、開放創のままで瘢痕治癒させます。キズアトが目立つ場合には、修正手術を検討します。
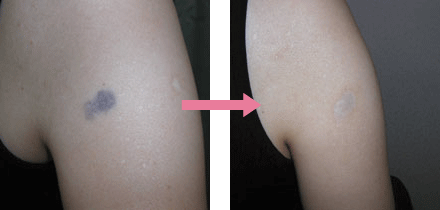
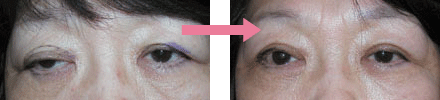
いずれの外傷においても、適切な治療を行っても大なり小なりキズアトは残ります。目立たないキズアトにすることが形成外科医の役割です。